
Como a saúde pública alimenta a saúde privada
Sobrecarga horária, pluriemprego, fuga de profissionais para o privado. Entender o estado da saúde pública em Portugal passa por diversos fatores estruturais, políticos, organizacionais, mas também por perceber os ganhos milionários que dá ao privado. O livro O Negócio da Saúde, da autoria do médico Bruno Maia, ajuda a perceber a dimensão do problema.
Do segurança à administrativa por detrás do balcão de atendimento ou à enfermeira, todos dizem o mesmo: “isto está um caos e não é da covid”. Um ecrã fixado na parede da sala de espera das urgências do Hospital de Santa Maria indica o tempo médio de espera baseado nas movimentações das duas horas precedentes, assim como o número de pessoas em espera, de acordo com as diferentes cores das pulseiras atribuídas na triagem.
O modelo de Manchester atribui, do azul ao vermelho, uma gradação que vai de acordo com a sintomatologia do paciente, do menos ao mais urgente – do “não urgente” ao “emergente”. Uma pulseira amarela, de nível “urgente” e que ocupa o meio da escala, tem indicado no ecrã um tempo de espera de zero minutos para consulta de especialidade, apesar de assinalar 31 pessoas naquela categoria.
Há pacientes com pulseira amarela a entrarem nas urgências de Santa Maria às 13h e a saírem às 21h. A um dos pacientes, com inflamação devida a uma biópsia prescrita pelo urologista que o acompanha no próprio hospital de Santa Maria, disseram-lhe que o seu médico apenas dá consultas no hospital às segundas de manhã. É quarta-feira.
Daniela, nome fictício, é médica de medicina interna e encontra-se em licença de maternidade. Vai começar a trabalhar num hospital EPE (Entidade Pública Empresarial). Esteve dedicada ao combate à covid-19 até ao final do ano passado, num hospital do Sector Público Administrativo. “O problema das urgências não é de agora, já vem de trás. A escassez de recursos e o modelo nacional das urgências leva a uma grande sobrecarga da urgência hospitalar, inclusivamente com casos pouco graves. O que leva a uma grande sobrecarga a nível de trabalho já é de longa data. O que aconteceu com a covid foi uma carga imensa em cima de um cenário que já não era favorável.”
Em 2019, do Orçamento do Estado para a Saúde destinado à aquisição de bens e serviços, no valor de 10,9 milhões de euros, mais de metade (53%), ou seja 5,8 milhões, foi destinado para compras ao sector privado.
João, também nome fictício, é médico intensivista num dos hospitais universitários de Lisboa, mas faz também serviço de tarefeiro em outros hospitais do Serviço Nacional de Saúde (SNS). Tem estado na linha da frente no tratamento dos casos de internamento da covid-19. “As escalas normais de trabalho são asseguradas com recurso a muitas horas extraordinárias”, refere este médico. “Tenho uma estimativa de 2018 e 2019 e rondava à volta das 500 horas extra, o horário dito normal – só para manter as funções normais da unidade. Eu ultrapassava claramente as horas extra que a lei permite.”
O máximo que a lei permite é de 150 horas extra por ano, num contrato individual de trabalho, ou 200 anuais, num contrato em funções públicas, caso se encontre sindicalizado. Por semana, um médico não pode trabalhar mais do que 48h horas semanais num período de referência de seis meses.
Segundo noticiou o Jornal de Notícias, em maio deste ano, os encargos com trabalho suplementar no SNS atingiram, em 2019, 282,3 milhões de euros. As prestações de serviços médicos contratados externamente – os ditos tarefeiros – custaram 118,7 milhões.
A notícia que fez manchete há três semanas foi o anúncio do número de médicos que, desde que acabou o estado de emergência no país devido à covid-19, em maio, abandonaram o Serviço Nacional de Saúde: 400. Nesse mesmo dia, dez chefes de urgência cirúrgica do Hospital de Santa Maria despediram-se em bloco. O presidente da República, Marcelo Rebelo de Sousa, apelou ao entendimento entre os médicos e a administração. Um mês antes, metade dos chefes de urgência do Hospital de Braga, antiga PPP e agora SPA, apresentaram a demissão também em bloco.
“É do meu conhecimento que existem muitos profissionais em burnout e a fazerem medicação para irem trabalhar. Eu conheço vários casos de colegas que tomam medicação por necessidade”, confidencia João, o médico intensivista. “Medicação para tratar ansiedade, depressão… Muitas vezes penso para mim: o que é que me mantém no SNS? É eu gostar das pessoas com quem trabalho no dia-a-dia, gostar muito dos doentes, mas, feitas as contas no fim do mês, perco dinheiro por estar a trabalhar no SNS”, acrescenta. “Pessoas que, como eu, estão numa situação de missão constante acabam por ter o seu fisioterapeuta, acabam por ter o seu PT [personal trainer], para resolver questões relacionadas com a sua fragilidade física. Às tantas, podem ter também necessidade de fazer psicoterapia. Pagamos as nossas próprias custas para nos mantermos a trabalhar nas condições em que estamos a trabalhar.”
No Instituto Português de Oncologia (IPO) de Lisboa não lidam apenas com atrasos no diagnóstico, mas também na resposta dada a pacientes diagnosticados com cancro. O Setenta e Quatro soube que as famosas listas de espera por uma consulta de especialidade, o que provoca em si um atraso na chamada referenciação de pacientes com a doença, são agora substituídas, na sua gravidade, por uma outra categoria: a das listas de doentes já diagnosticados com cancro e que necessitam o quanto antes de serem sujeitos a uma cirurgia .
O Setenta e Quatro contactou o IPO para esclarecer que tempos médios de espera existem tanto para fazer cirurgia a pacientes que já sabem ter cancro como para dar início ao primeiro tratamento, seja ele radioterapia, quimioterapia ou imunoterapia. Fonte oficial da instituição responde que, no que diz respeito ao início dos tratamentos, não existem tempos de espera. “O IPO tem de cumprir os diferentes protocolos, que variam consoante o caso [patologia], e estes ocorrem dentro dos tempos definidos.”
O relatório do IPO que faz a análise da lista de espera dos doentes inscritos para cirurgia no primeiro trimestre de 2021 e está disponível no site indica que um doente oncológico de urologia espera um tempo médio de 78 dias pela cirurgia, cabeça e pescoço 56, ginecologia 55. A cirurgia plástica reconstrutiva é a que indica maior tempo de espera, 90 dias, e, na razão inversa, a pediatria é a que indica o menor: três dias.

A pergunta que se tem colocado é: o que pode ser feito para melhorar o Serviço Nacional de Saúde. Para se perceber melhor o problema, profundo e estrutural, essa pergunta não pode ser feita sem incluir na equação as relações que o sistema público de saúde mantém com o sistema privado. Assim o explica o livro O Negócio da Saúde – Como a medicina privada cresceu graças ao SNS, da autoria do médico neurologista no Hospital Universitário de São José, Bruno Maia, editado em setembro (ed. Bertrand), e que reúne uma série de estatísticas. Para este médico, que diz ser profissional exclusivo do SNS por não ter uma família para sustentar, no cerne do problema está, precisamente, a estagnação da carreira dos profissionais de saúde, por um lado, e, por outro, a transferência do dinheiro público para o sector privado.
Carreiras estagnadas
No mesmo dia em que foi notícia a saída de 400 médicos do Serviço Nacional de Saúde entre maio e outubro, o primeiro-ministro António Costa alertava, no Congresso Nacional dos Economistas, que decorreu na Fundação Calouste Gulbenkian, para o problema dos salários baixos no país como entrave ao crescimento da economia. “Hoje, há total unanimidade em reconhecer que o país não será mais competitivo num modelo de baixos salários e que os motores da recuperação do país assentam nas qualificações e na inovação”, dizia.
Os profissionais do sector da saúde em Portugal são dos mais mal pagos da União Europeia. Um médico especialista, depois de uma formação de década e meia, ganha 2755€ brutos por mês, enquanto um médico interno ganha 1571€. Um juiz ganha 4217€. “Há uma precarização transversal à sociedade, sim”, diz Bruno Maia ao Setenta e Quatro. “Isso aconteceu nos enfermeiros, por exemplo. Houve uma precarização assustadora dos enfermeiros nos últimos 20 anos. E nos restantes: auxiliares, técnicos, etc. Salários baixos, contratos individuais de trabalho que não dão garantias, ausência de carreira.”
O Relatório das Carreiras Médicas, publicado pela primeira vez em 1961, permitiu, segundo Bruno Maia, criar serviços em funcionamento permanente por todo o território, formar novos profissionais e também a autorregulação deontológica. A carreira médica é, para Bruno Maia, o cerne do sucesso do SNS e o motivo pelo qual os médicos abdicaram de salários avultados. A carreira, aliada à investigação, e o estatuto de função pública agarravam médicos ao SNS. O privado precisava que desaparecessem, explica.
Na opinião deste médico, o primeiro passo foi dado com a empresarialização de alguns hospitais públicos (EPE) e arrastados vieram os contratos individuais de trabalho. O que criou a confusão: as hierarquias dissolveram-se, os salários não correspondem necessariamente aos anos de experiência e aparece a figura do tarefeiro, o profissional que faz “perninhas”. Isto o que provoca? Equipas de hospitais disfuncionais, instáveis, sem conhecimento global do quotidiano hospitalar e, consequentemente, desperdício.
“Os tarefeiros que vão ganhar à hora, a recibo verde, muitas vezes vão ganhar mais do que os funcionários da própria instituição, o que faz com que as pessoas da instituição não ganhem tanto como se trabalhassem fora”, contextualiza João, o médico intensivista. “Relativamente à comparência e ao trabalho fora, penso que mais de metade dos médicos em cuidados intensivos faz trabalho fora da instituição. Até chefes. Muitos chefes acabam por trabalhar horas-extra fora da instituição. Chefes e assistentes, toda a gente.”
“Os seguros privados de saúde são sempre parciais. Só cobrem um conjunto limitado de doenças, um conjunto limitado de procedimentos médicos e um conjunto limitado, também, de contextos”, diz Bruno Maia.
“Já nos anos 1980 e 1990, os médicos ganhavam mais no privado e eram mal pagos pelas horas no público. Acho que aquilo que mudou depois foi precisamente a questão da carreira”, explica Bruno Maia. “Ou seja, antes, os médicos mantinham-se no público por causa da carreira. Tinham uma posição científica, técnica e hierárquica definida no hospital público. O facto de fazerem hospital público permitia-lhes estar muitas vezes associados ao ensino nas faculdades, a projectos de investigação. E permitia-lhes a progressão ao longo da vida.” A partir do momento em que se mantêm os contratos individuais de trabalho no meio, tudo isso fica fragilizado. Há uma parte significativa de médicos que acabam por se desinteressar de ter esta carreira que, na prática, já não existe, defende.
Em 2018, 59% dos profissionais de saúde eram funcionários públicos, 41% tinham contratos individuais e, destes, 8,7% eram temporários. Em 2019, em entrevista ao semanário Expresso, o bastonário da Ordem dos Médicos, Miguel Guimarães, estimava que 13.000 médicos trabalhavam em exclusivo para o privado e, para a rádio TSF, estimava igualmente que a quantidade de médicos que fazem público e privado ande na ordem dos 65%. Fazer um inventário dos sítios para onde os médicos trabalham é fundamental para se perceber as razões por que o fazem e tentar assim manter cativados os médicos no SNS. Em 2015, foi criado o Observatório Português dos Sistemas de Saúde com esse propósito, mas até hoje esse inventário não foi feito.
Este relatório seria especialmente importante para o debate acerca do regime de exclusividade dos médicos no SNS, como forma de combate ao pluriemprego, também ele fator de fadiga mental. Bruno Maia não concorda com a proposta da ministra da Saúde, Marta Temido, de um regime de “dedicação plena”, por considerá-lo falacioso. A dedicação plena dirige-se apenas a cargos de chefia, o que não impede nem a transferência de tempo, nem de serviços e nem de doentes por parte dos médicos do público para o privado.
O subsídio de exclusividade foi, inclusive, retirado aos profissionais em 2009. Segundo Bruno Maia, isto promoveu o pluriemprego, juntamente com a estagnação de carreira: há poucos vínculos permanentes no privado e passa-se menos tempo no SNS, tendo os médicos tornado costumeira a deambulação entre privado e público – atendem os pacientes em consultas privadas, por exemplo, e passam exames pelo público, ou até mesmo a marcação de cirurgias.
“Isto leva a que as pessoas estejam, muitas vezes, com o seu foco dividido, naturalmente. E leva também a uma situação de risco em termos de saúde: uma pessoa já está a fazer serviço a mais no Serviço Nacional de Saúde e ainda vai ter de fazer mais trabalho lá fora, para complementar o seu ordenado”, explica o médico João. “O que me leva a dizer que os médicos estão nessas circunstâncias obviamente por necessidade e colocam em risco a sua saúde mental. É mais uma situação que pode levar à exaustão e ao burnout profissional.”
O governo veio anunciar uma proposta de “dedicação plena” para médicos e enfermeiros, para aliciá-los a ficar no público. A saúde foi uma das discordâncias que tanto o Bloco de Esquerda (BE) como o Partido Comunista Português tiveram relativamente ao Orçamento do Estado para 2022 cuja não cedência levou o Presidente da República a dissolver o parlamento, levando o país para eleições legislativas antecipadas. Bruno Maia, ligado ao BE, defende que a dedicação plena apenas vai, na prática, criar maior sobrecarga de horário aos médicos, que não vão abandonar o sector privado, conduzindo, assim, a um desgaste ainda maior destes profissionais.
Dedicação plena versus regime de exclusividade
“Durante estes dois anos em que falamos em regulamentar a lei de Bases [da Saúde] toda a gente falou em exclusividade. A primeira vez em que o termo “dedicação plena” passa a corresponder a outra coisa que não à exclusividade é agora, com a proposta desta ministra”, acrescenta. “Aquilo que o governo propõe é que os profissionais de saúde, neste caso os médicos, tenham um ordenado um bocadinho majorado se trabalharem mais. Isto não é diferente do que já existe: quando trabalhamos mais, ganhamos horas extra.”
Até 2009, havia regime de exclusividade. Durante o governo de José Sócrates, deixou de haver, desde então nunca mais se fez um contrato desse tipo. “Quando falamos em dedicação plena ou exclusividade, o que estamos a dizer é que não queremos que os profissionais trabalhem no público e no privado”, diz Bruno Maia. “O que eles propõem é que os médicos que trabalham mais ganhem um bocadinho mais mas podem fazer o que quiserem no privado na mesma. Temos as três instituições que representam os médicos a defenderem que devia haver regime de exclusividade no SNS.”

A figura do pequeno consultório privado tem vindo a desaparecer ao longo dos anos. “Os pequenos consultórios morreram, deixaram de conseguir competir com os grandes grupos económicos. Os hospitais privados acabaram com o consultório porque as pessoas, com os seguros de saúde, têm outras formas de pagamento de consultas”, adverte Bruno Maia.
“A questão da missão é muito importante no início, mas é algo que se vai desgastando conforme a energia se vai esgotando”, desabafa João, o médico intensivista. “Nesse sentido, é muito importante a organização do sistema e a empatia das chefias. De outra forma, acabamos por entrar num ciclo vicioso: estamos cansados, sentimo-nos culpados por não estar em condições para dar o nosso melhor pelos doentes, sentimo-nos culpados por não trabalhar tanto ou mais como o colega do lado, que também está submetido ao mesmo tipo de pressões. Acaba por se criar um sistema de peer pressure [pressão de pares].”
João considera que a saída para o sistema privado é uma alternativa válida. “O que também acontece é as pessoas, antes de meterem baixa ou de se encontrarem numa situação de perigo, simplesmente abandonam. A saída que se tem visto de profissionais do Sistema Nacional de Saúde pode ser também interpretada como uma medida drástica de proteção vital, de autopreservação.”
O Orçamento do Estado
Em 2019, do Orçamento do Estado para a Saúde, no valor de 10,9 mil milhões de euros, mais de metade (55,1%), ou seja 6 mil milhões, foram destinados para aquisição de bens e serviços: comparticipação de medicamentos (1,3 mil milhões de euros), compras de material para o SNS (1,8 mil milhões), parcerias público-privadas (gestão de hospitais públicos por grupos privados, 474 milhões) e meios complementares de diagnóstico e terapêutica (1,1 mil milhões). Entre 2010 e 2016, o financiamento público dos privados através das convenções aumentou de 190 para 405 milhões de euros (112%).
Em 2008, os hospitais de Santa Maria e da Guarda viram instaurados processos por estarem a realizar análises para outras entidades do SNS. A Entidade Reguladora da Saúde considerou na altura tratar-se de “concorrência ilícita” para com os laboratórios privados. O reforço dos laboratórios hospitalares para darem resposta aos pedidos de análises dos centros de saúde é discutido há anos.
O livro de Bruno Maia refere também que os lobbies das empresas de outsourcing aumenta à medida que a sua implementação no mercado cresce. A Unilabs é uma multinacional suíça que chegou a Portugal em 2006 e tem vindo a comprar os pequenos laboratórios e a construir um monopólio. Já a Germano de Sousa cobrou, em 2019, 4,9 milhões de euros ao Estado por análises, pode ler-se no site SNS – Transparência. Durante a pandemia, cobrou ao Estado 200€ por cada teste efetuado à covid-19 – mais 100€ do que o que foi cobrado por Joaquim Chaves e mais 150€ do que custaria no SNS.
"Quanto mais o serviço público de saúde tem listas de espera, mais o sector privado é capaz de captar esses serviços, captando profissionais, com melhores condições de trabalho", diz Bruno Maia.
“A Lei de 1990 fez a legitimação da predação do sector privado sobre o público. Está lá escrito, letra por letra, que já não está em vigor, felizmente, está lá escrito que é função do Estado ajudar a dinamizar o sector privado da saúde. Não engana ninguém, é muito clara,” esclarece Bruno Maia. “É uma alteração constitucional. O estatuto do SNS é de ’92 e depois a empresarialização dos hospitais traz o fim das carreiras, com os contratos individuais de trabalho.” A Base II da lei refere: “é apoiado o desenvolvimento do sector privado da saúde e, em particular, as iniciativas das instituições particulares de solidariedade social, em concorrências com o sector público”.
O Estado português tem vindo a gastar mais com a saúde ao longo dos anos, mas apenas em termos absolutos. Na última década, a parte do PIB para a saúde tem tido crescimento zero. Mas, se entre 2013 e 2019 o PIB do país foi de mais 30 mil milhões de euros, para onde foi canalizado esse excesso? “Para salvar bancos e pagar juros de empréstimos”, escreve Bruno Maia no livro.
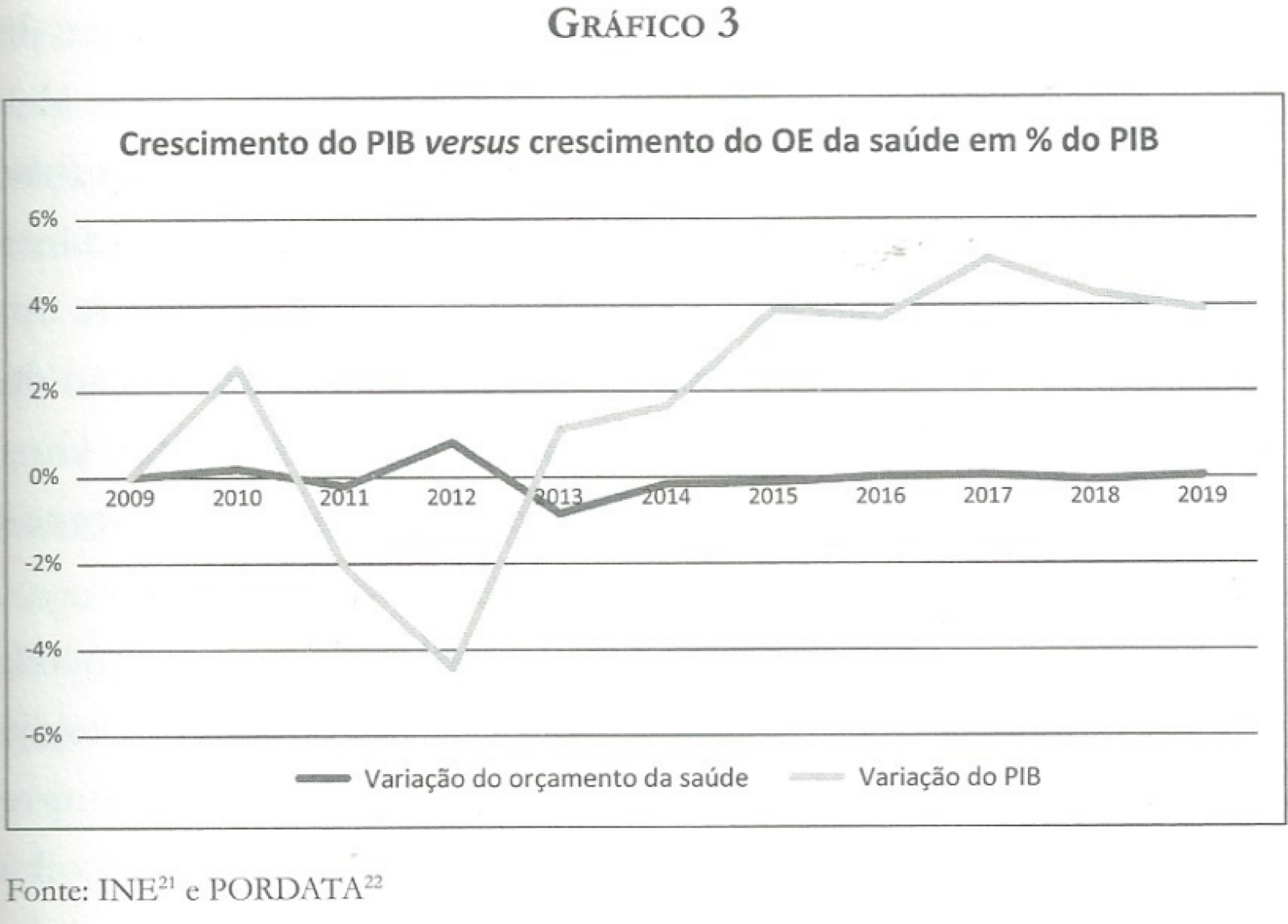
O esforço económico com a saúde diminuiu em Portugal, ao contrário da tendência europeia: na UE, esse esforço subiu, nesse mesmo período, de 8,3% para 9,6%. Passámos de estar acima da média para passarmos a estar na cauda da Europa.
Enquanto o esforço económico com a saúde está a descer para o Estado, ele está a subir para as famílias portuguesas. A saúde representa 28% do orçamento das famílias, onde se incluem os custos com os medicamentos e as taxas moderadoras no SNS, por um lado, e os gastos com seguros privados de saúde. Se em 2000 os gastos com os seguros andavam na ordem dos 2.688 milhões de euros, em 2018 esse valor ascendia aos 5.013 milhões – o que comporta um crescimento de 87%.
A ADSE
Quem paga também a fatura é a ADSE. Criada antes do SNS, em 1963, como um seguro público de apoio aos trabalhadores do Estado, tem sido discutida a sua pertinência, sendo a coexistência de ADSE e SNS considerada redundante. Há quem não a considere diferente de um seguro, mas é-o: a contribuição de cada trabalhador do Estado é uma percentagem do seu vencimento e, quer quem pague mais quer quem pague menos, todos têm direito aos mesmos serviços. Além de que existem beneficiários isentos, o que a torna o sistema, como refere Bruno Maia no livro, “solidário”. É o contrário dos seguros privados de saúde, em que começa já a haver diferentes tratamentos consoante o valor da mensalidade, nomeadamente em tempos de espera.
O livro refere também o peso da ADSE nos lucros dos privados. “De acordo com a Conta Satélite da Saúde do Instituto Nacional de Estatística, a ADSE representava 25,9% da faturação dos privados em 2016, com os grupos Luz Saúde e José de Mello Saúde no topo. No ano anterior, saíram do sector público 554 milhões de euros para os grandes grupos privados, dos quais 294 milhões eram da ADSE.”
Uma vez que os diferentes prestadores de serviços cobravam diferentes valores para serviços idênticos, a ADSE viu-se obrigada a estabelecer limites e criar uma tabela, para evitar abusos. O livro mostra, mais uma vez, números: “por exemplo, por um simples comprimido de paracetamol, há privados que cobram 12 cêntimos e outros cobram 3,66€; ou por uma determinada prótese, há privados que cobram 303€ e outros que cobram 2058€”.
“Não há nada mais inseguro que um seguro de saúde”, refere Bruno Maia no seu livro.
Em 2018, a ADSE percebeu que nos anos de 2015 e 2016 tinha pagado 38,8 milhões de euros a mais do que o acordado em convenção. De acordo com o procedimento contratural, quis regularizar a situação e deu início ao processo. Os grupos privados reuniram-se na Associação Portuguesa de Hospitalização Privada, dirigida por Óscar Gaspar, antigo secretário de Estado do PS, e tomaram uma posição de força conjunta: não pagar. A ADSE pediu parecer à Procuradoria-Geral da República, que lhe deu razão. “Na altura a comunicação social sobrenoticiou a indignação dos privados com a ADSE, vaticinando-lhe o fim; quando se percebeu que era um bluff, pouco ou nada se noticiou”, lê-se no livro. Só a ADSE representa cerca de um quarto da faturação dos grandes grupos privados.
A empresarialização dos hospitais
O Hospital Amadora-Sintra, gerido de 1996 a 2008 pelo grupo José de Mello Saúde viu o seu contrato de gestão terminado pelo então primeiro-ministro José Sócrates, após o Tribunal de Contas ter sido chamado a pronunciar-se sobre a acusação avançada pela Administração Regional de Saúde de Lisboa e Vale do Tejo (ARSLVT) de que haveria contas que não batiam certo. Segundo a ARSLVT, o grupo Mello faturava exames complementares de diagnóstico e receitas médicas que nunca tinham sido passados.
O processo arrastou-se em tribunal e o governo de Sócrates acabou por pôr término ao contrato. Isso não impediu o grupo Mello de lhe ver concessionada a gestão tanto do hospital de Braga (em 2011) como do hospital de Vila Franca de Xira (em 2013). 2013 foi também o ano em que o grupo Mello foi multado por quatro vezes pela administração Regional de Saúde (ARS) do Norte, num total de dois milhões de euros. Os incumprimentos contratuais estavam essencialmente relacionados com o serviço de urgência e a transferência de doentes complexos para hospitais públicos da área do Porto.
Para doentes com AVC, por exemplo, um dos tratamentos mais importantes é a terapêutica endovascular, a realização de um cateterismo para retirar o coágulo que está a provocar o AVC e que é um procedimento dispendioso. Em 2017, os hospitais públicos asseguravam 70% dos internamentos e cirurgias, segundo dados do INE. Em outubro deste ano, a Direção-Geral da Saúde anunciou as conclusões de um estudo acerca da redução do número de mortes por AVC na sequência da implementação do programa. Mas esse estudo não especifica que pacientes vieram transferidos de hospitais privados.
“O sistema privado jamais admitirá desenvolver atividades que não tenham à partida garantias de retorno financeiro positivo, a não ser que seja financiado pelo Estado”, refere o economista Ricardo Paes Mamede.
Não só às EPE não lhes interessa tratar estes pacientes como o mesmo acontece aos hospitais privados. O Setenta e Quatro soube de relatos de casos que, ao chegarem às urgências de hospitais privados, são reencaminhados para o público para serem tratados, quando o fator tempo é essencial, porque este tratamento não é rentável. Isto porque o plafond que o doente tem do seguro não lhe cobre já as despesas para tal tratamento.
“O caso das PPP é muito curioso em Portugal. Surgem quase 10 anos depois de se terem experimentado as PPP no Reino Unido. E as PPP no Reino Unido foram um falhanço completo. Falharam não só porque eram ruinosas para o Estado, mas também porque eram ruinosas para o parceiro privado”, explica Bruno Maia. “Cá, acho que houve uma mistura de duas coisas: com as PPP, os privados iam conseguir – e conseguiram – uma fluidez entre o hospital público/PPP e os seus serviços privados. Criar o hábito, mesmo que não fosse rentável.” Já da parte do Estado, houve uma ingenuidade baseada em mitos de gestão que não se explicam: achar que se o hospital público fosse gerido pelo privado iria ter melhores resultados.”
O crescimento dos grupos privados de saúde
No início do mês passado, a HD Clinic Portugal anunciou no Instagram quatro promoções em cirurgia estética: a bichectomia, que remove as pequenas bolsas de gordura localizadas na região da bochecha, custava 399€ em vez de 990€; uma alectomia, que reduz as abas nasais, estava a 749€ em vez de 1.500€; uma blefaroplastia, que remove a pele descaída das pálpebras, estava a 900€ em vez de 1.200€; e o rejuvenescimento íntimo estava a 900€ em vez de 1.200€.
Os dois serviços, público e privado, encontram-se em patamares diferentes. Um serviço público, estatal, não se rege pela rentabilidade dos seus recursos, uma vez que é pago pelos impostos dos contribuintes por isso mesmo; rege-se, sim, por uma optimização de recursos, de modo a evitar o desperdício. Já o privado rege-se pelo lucro, pelo mercado.
O primado médico primum non nocere, “primeiro, não prejudicar”, também conhecido como princípio da não-maleficiência, não se coaduna com estratégias de estímulo ao consumo, como é também o caso recorrente das ofertas de check-ups, caso o cliente adira a um seguro de saúde.
No livro, Bruno Maia refere: “não há nada mais inseguro que um seguro de saúde.” E concretiza, ao Setenta e Quatro: “Os seguros privados de saúde são sempre parciais. Só cobrem um conjunto limitado de doenças, um conjunto limitado de procedimentos médicos e um conjunto limitado, também, de contextos.” Com a covid-19, o país descobriu que os seguros de saúde não cobrem pandemias. “Está nas letras miudinhas de todos os contratos de seguros que tudo o que é uma pandemia não é coberto pelo seguro. Além de pandemias, tudo o que é desastre natural, tudo o que é incêndio, surtos de legionela.”
“O sistema privado jamais admitirá desenvolver atividades que não tenham à partida garantias de retorno financeiro positivo, a não ser que seja financiado pelo Estado”, refere o economista Ricardo Paes Mamede, coordenador do Quadro Referência Estratégico Nacional. “Há tipos de tratamento – ou pelo elevado custo envolvido ou pelos riscos envolvidos no tratamento – que dificilmente podem ser fornecidos com lucro. Isso mostra que há diferenças cruciais na forma de organizar os dois sistemas.”
Paes Mamede vai mais longe. “Acredito que existe uma cultura que é diferente nos dois sistemas, para o bem e para o mal – porque tem vantagens e tem desvantagens. No sistema público, as pessoas que lá trabalham estão focadas naquilo que é garantir o tratamento de quem têm à frente, têm o seu papel enquanto cuidadores. No sistema privado, pela própria natureza dos incentivos, há necessariamente considerações financeiras na atividade de quem lá trabalha. Pessoas que trabalham nos dois sistemas tendem a comportar-se de forma diferente quando estão num sistema e quando estão noutro.” Defende que uma lógica que é fundamentalmente mercantil tem a desvantagem de desumanizar as relações, mas tem vantagens do ponto de vista da eficiência e de redução de custos.
“É importante estudar alternativas que possam ser mais sustentáveis no SNS, no curto, médio e longo prazo”, refere a médica Daniela.
“Ainda agora, no início de novembro, tivemos uma multa da Entidade Reguladora da Saúde (ERS) aos Lusíadas, porque um doente tinha um AVC e eles não conseguem tratar AVC, porque não é uma área rentável”, diz Bruno Maia, neurologista especializado em AVC, explicando que o tratamento do AVC na fase aguda que é muito caro. “Envolve material, que é muito caro, e exige técnicos altamente diferenciados. O que fizeram foi dizer à pessoa para apanhar um táxi e ir para um hospital público. Isto acontece todos os dias, nas mais variadas áreas.”
“A segunda forma que eles têm de discriminar doentes, ou expulsar, ou serem insuficientes, é quando os plafonds dos seguros acabam. Isto também acontece todas as semanas”, conta este neurologista. “Frequentemente são pedidas transferências de hospitais privados para públicos, porque simplesmente o plafond do seguro acabou.”
O sector privado de saúde em Portugal é composto por 79.000 empresas, 130.000 postos de trabalho e fatura anualmente seis mil milhões de euros. Os dois maiores grupos de saúde privada em Portugal são o grupo Mello e o grupo Luz Saúde. Juntos, faturam anualmente 1.000 milhões de euros por ano. De 2000 a 2015, a faturação do grupo Mello cresceu 70% e, de 2009 a 2019, cresceu 326%. Já o grupo Luz Saúde cresceu, nesse mesmo período, 173%.
Nem a queda de Ricardo Salgado e do grupo Espírito Santo, que era detentora da Espírito Santo Saúde e que foi entretanto vendida, juntamente com a Tranquilidade, aos chineses da Fosun e passou a chamar-se Luz Saúde, abalou os números da faturação da empresa. Nem a queda de Salgado nem a crise de 2008.
Em 2016 o número de hospitais privados superou o número de hospitais públicos e hospitais de parceria público-privada existentes no país. Entre 2008 e 2017, o número de partos realizados no SNS baixou em 44% enquanto que no privado subiu 90%. Já as cirurgias aumentaram 76% no SNS e 201% no privado. As idas às urgências diminuíram 15% no SNS, em parte devido ao aumento de médicos de família, enquanto no privado essas idas aumentaram 316%.
Reinvestir o dinheiro no público
“É um debate que não é muito fácil de desenvolver”, defende Paes Mamede. “Há áreas em que é muito claro que a falta de investimento público custa dinheiro ao Estado. Dois exemplos: na área dos diagnósticos médicos, aquilo que o Estado paga por exames de diagnóstico ao fim de pouco tempo serviria para pagar equipamentos”, explica. “Há gastos aí adicionais que seriam desnecessários. Seja pelo facto de não haver vontade política seja pelo facto de isso implicar um investimento grande à cabeça, a verdade é que essa decisão tem sido adiada por parte dos responsáveis políticos.”
Para este professor de Economia Política no Instituto Superior de Ciências do Trabalho e da Empresa (ISCTE-IUL), há problemas de eficiência do SNS que têm que ver com uma falta de organização dos serviços de saúde ou uma falta de vontade em melhorar essa organização.
“Há coisas que se compram e depois não são utilizadas”, diz Paes Mamede. “Há falta de articulação ao nível do sistema como um todo. Articulação entre os serviços primários, ou seja, os centros de saúde, e os hospitais. As pessoas que vão para um hospital reencaminhados por um centro de saúde deveriam chegar ao hospital com toda a sua ficha médica definida e com os cuidados de que necessitam bem identificados. Tipicamente o que acontece é que as pessoas vão de um sítio para o outro e quando chegam ao hospital fazem tudo desde o início, como se não tivessem passado primeiro pelo centro de saúde.” Paes Mamede alerta ainda para as vantagens de os hospitais serem geridos em rede, que não o são.
A CEO da Luz Saúde, Isabel Vaz, ficou conhecida pela afirmação “melhor negócio do que a saúde só o das armas.”
“Não sendo especialista na área, consigo perceber que há dois grandes problemas: um é a organização ao nível dos cuidados primários. Não que não estejam a fazer bem o seu trabalho, estão é sobrecarregados com imensas tarefas burocráticas, com imenso trabalho extra e eles próprios já dificilmente dão conta do recado”, explica Daniela, a médica de medicina interna.
“É tudo gerido em função do serviço de urgência porque o serviço de urgência não pode parar. A urgência tem colegas de várias especialidades, mas a urgência-base está a cargo da medicina interna, a parte da cirurgia da cirurgia geral e depois as especialidades”, refere esta profissional de saúde, dando números. “Dentro da medicina interna, consigo dizer que cerca de 50% da força médica da medicina interna de um hospital já não faz urgência por direito, porque está previsto que, com mais de 50 anos [de idade], as pessoas podem optar por deixar de fazê-lo.”
São precisamente os médicos nestas faixas etárias que ainda têm contratos na função pública. “Isto é um grande problema para assegurar escalas de urgência. Isto é uma pressão enorme nos especialistas novos e [traz-lhes] uma sobrecarga brutal a nível de horários”, adverte esta médica de medicina interna.
À semelhança de Paes Mamede, esta médica adverte também para a importância da revisão do modelo de gestão hospitalar. “É importante estudar alternativas que possam ser mais sustentáveis no SNS, no curto, médio e longo prazo”, diz. “Os médicos fazem imensas tarefas não médicas. Isso é um custo muito elevado para essas tarefas.”
A teia das famílias
No seu website, o Grupo Mello Saúde – hospitais CUF – orgulha-se de ter implementado o seu primeiro hospital em 1945. No livro, Bruno Maia refere o livro Os Burgueses – Quem são, como vivem, como mandam, da autoria de Francisco Louçã e Jorge Costa (ed. Bertrand) para explicar o jogo de cadeiras entre políticos do arco governativo e cargos nos grandes grupos privados.
“Há um caso paradigmático, que foi o Ministro da Saúde, Luís Filipe Pereira, do governo de Durão Barroso. Luís Filipe Pereira foi empregado do grupo Mello a vida toda, trabalhou inclusive como gestor da indústria agro-química, é ministro da saúde, acaba o contrato de ministro da saúde e volta para o grupo Mello. Era ele o grande entusiasta das parcerias público-privadas”, conta Bruno Maia. “Há outros casos que, não sendo evidentes, deixam dúvidas. O caso da Maria de Belém que depois de ser ministra da Saúde acaba por fazer parte da sua carreira no grupo Luz Saúde. O caso da Leonor Beleza.”
E acrescenta: “Depois há uma coisa curiosa que está no livro: quem tem menos conflitos de interesses, das pessoas que foram ministros ou secretários de Estado da Saúde, são as mulheres, ponto um, e são os profissionais de saúde, ponto dois”.
Outra das curiosidades ressalvadas no livro é o acontecimento da queda de Ricardo Salgado e do grupo Espírito Santo, aquando da grande crise que se iniciou em 2007, e o grupo Espírito Santo Saúde não ter sofrido qualquer revés. O grupo é comprado por chineses (grupo Fosun), passa a chamar-se Luz Saúde, mas os lucros em momento algum deixaram de subir a pique. A CEO da Luz Saúde, Isabel Vaz, ficou conhecida pela afirmação “melhor negócio do que a saúde só o das armas”.
O Setenta e Quatro contactou várias vezes o ministério da Saúde assim como os dois maiores grupos privados de saúde, Mello Saúde e Luz Saúde, que não mostraram disponibilidade para responder às nossas perguntas.

